Patientenindividuelle Verblisterung: Häufige ärztliche Vorbehalte und Lösungen
Die patientenindividuelle Verblisterung gilt als zukunftsweisendes Instrument zur Verbesserung der Arzneimitteltherapiesicherheit (AMTS) – sowohl in der stationären Pflege als auch im ambulanten Bereich. Dennoch gibt es aus ärztlicher Sicht berechtigte Vorbehalte, die bei der Einführung neuer Versorgungsprozesse ernst genommen und gezielt adressiert werden sollten.
In diesem Artikel finden Sie die vier häufigsten Bedenken von Ärzten gegenüber der Verblisterung von Arzneimitteln – fundiert analysiert und jeweils mit einem konkreten Lösungsansatz. Zudem zeigen wir auf, welche Mehrwerte die Verblisterung durch eine enge, interprofessionelle Zusammenarbeit zwischen Arztpraxis, Pflegekraft und Apotheke bietet.
1. Vorbehalt: Einschränkung der ärztlichen Verordnungshoheit
Viele Ärzte empfinden die patientenindividuelle Verblisterung als Eingriff in ihre therapeutische Entscheidungsfreiheit – insbesondere, wenn es um kurzfristige Anpassungen der Medikation geht. Die Sorge: Änderungen lassen sich nicht mehr zeitnah umsetzen, weil die Medikamente „fest“ verblistert sind.
Lösungsansatz:
Kurzfristige Medikationsänderungen sind mittlerweise heute problemlos möglich – dank etablierter Prozesse und effizienter Zusammenarbeit zwischen Praxis, Pflegekräften und Apotheke. Wichtige Anpassungen können oft innerhalb weniger Stunden umgesetzt werden. Voraussetzung ist die enge Abstimmung mit einer Apotheke, die über eine schnelle Änderung, Nachproduktion und zuverlässige Lieferung von Zusatzblistern verfügen muss.
Moderne digitale Medikations- bzw. Verblisterungssoftwares beschleunigen den Prozess und erleichtern zusätzlich die Kommunikation: Medikationsänderungen lassen sich in wenigen Klicks übermitteln – ohne nennenswerten Mehraufwand.
2. Vorbehalt: Praktische Hürden bei halben Tabletten
Ein oft unterschätztes, aber praxisrelevantes Problem ist der Umgang mit halben Tabletten. Diese lassen sich aus Stabilitäts-, Hygiene- oder Verfügbarkeitsgründen nicht zuverlässig maschinell verblistern. Besonders bei häufig verordneten Wirkstoffen wie Psychopharmaka oder Herz-Kreislauf-Präparaten entsteht so eine Versorgungslücke.
Lösungsansatz:
Wo medizinisch vertretbar, kann die ärztliche Verordnung auf dosisäquivalente, ganze Tabletten angepasst werden – etwa durch Präparatewechsel. In einer strukturierten Rücksprache zwischen der betreuenden Apotheke und der behandelnden Arztpraxis lässt sich gemeinsam eine Lösung idealerweise vor Start der Verblisterung erarbeiten, die sowohl unter AMTS-Gesichtspunkten als auch unter praktischen Aspekten (z. B. Vermeidung von manuellem Teilen durch Pflegekräfte) sinnvoll ist. Auch wirtschaftliche Rahmenbedingungen und Budgetvorgaben sollten im Gespräch berücksichtigt werden. Falls eine Halbierung der Tablette nicht vermeidbar ist, können Hinweise zur Teilung auf den Blistertütchen aufgedruckt oder Leertütchen für geteilte Tabletten ergänzt werden.
3. Vorbehalt: Medikamentenverschwendung bei Therapieänderungen
Spontane Medikationsanpassungen – etwa nach einem Krankenhausaufenthalt – führen häufig dazu, dass bereits verblisterte Medikamente verworfen werden müssen. Besonders bei kostenintensiven Arzneimitteln empfinden Ärzte dies als ethisch und ökonomisch problematisch.
Lösungsansatz:
Tatsächlich reduziert die patientenindividuelle Verblisterung den Medikamentenverbrauch insgesamt, da sie tablettengenau auf den Bedarf des Patienten abgestimmt ist – anders als herkömmliche Mehrfachpackungen. Bei instabilen Therapien oder neu eingestellten Patienten kann die Apotheke auf Wunsch kleinere Blisterzyklen oder Packungsgrößen anfordern, um unnötige Verluste zu vermeiden.
4. Vorbehalt: Unübersichtlichkeit bei Mischversorgung
Nicht alle Arzneiformen lassen sich verblistern – etwa Tropfen, Bedarfstherapien oder spezielle Darreichungsformen. Dies führt zu einer Mischversorgung (Blister + zugestellte Einzelmedikation), die bei multimorbiden Patienten mit häufigen Therapieanpassungen schwer zu überblicken ist.
Lösungsansatz:
Ein aktueller, strukturierter Medikationsplan (idealerweise digital, z. B. über eMP oder Medikationssoftwares wie hellomed) schafft Transparenz über alle verordneten Arzneimittel – unabhängig von ihrer Darreichungsform. Zusätzlich bieten die Medikationssoftwares digitale Medikationslisten mit Hinweis, ob die Medikamente verblistert sind oder nicht. Dadurch ist ein Kontrollabgleich für die pflegende bzw. betroffene Person einfach und schnell gemacht. Ergänzend empfiehlt sich ein regelmäßiger standardisierter Rücksprache-Prozess zwischen Arzt, Apotheke und Pflegekraft zur gemeinsamen Optimierung der Versorgung und des Medikationsplans.
Mehrwerte der Verblisterung für Arztpraxen
Neben der verbesserten Arzneimitteltherapiesicherheit bietet die patientenindividuelle Verblisterung auch spürbare organisatorische und wirtschaftliche Vorteile für Arztpraxen und deren Teams:
Zeitersparnis im Praxisalltag
- Systemgestützte Vorratskontrollen durch die Apotheke vermeiden unnötige oder doppelte Rezeptanforderungen
- Bündelung der Rezeptanforderungen durch die Apotheke entlastet das Praxispersonal
- Weniger Anrufe und Faxanfragen rund um Medikations- und Rezeptfragen und -Status
- Weniger Wartezimmeraufkommen durch einheitliche Rezeptrücksendung
Verbesserte Arzneimitteltherapiesicherheit
- Zusätzliche und regelmäßige Medikationsplan-Kontrolle durch approbierte Apotheker
- Prüfung auf Wechselwirkungen & Doppelmedikation bei jeder ärzteübergreifenden Medikationsänderung
- Schnelle Rückmeldung an Arztpraxis bei Wechselwirkungen oder Doppelmedikation mit Medikationsplanvorschlag wenn nötig
Erhöhte Therapietreue & Patientenzufriedenheit
- Blister erleichtern Patienten die regelmäßige Einnahme, vermeiden Versorgungslücken und minimieren Anwendungsfehler.
- Pflegekräfte erhalten klare Einnahmepläne – weniger Missverständnisse, weniger Rückfragen bei Ärzten
- Enge interdisziplinäre Zusammenarbeit und (digitale) Vernetzung zwischen Arztpraxis, Pflege und Apotheke schafft Vertrauen – und spart Zeit.
„Das Risiko für falsch gestellte Medikamente ist in Pflegeheimen über zwölfmal höher, wenn die Medikation intern gestellt wird – verglichen mit patientenindividuell verblisterten Arzneimitteln.“
Prof. Dr. Petra Thürmann, Helios Klinikum Wuppertal, zitiert nach: Springer Medizin, 2023
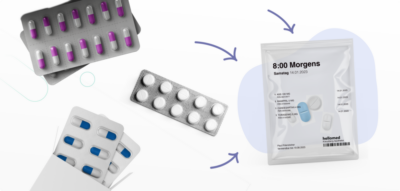
Fazit: Weniger Aufwand, mehr Sicherheit – bei gezielter Umsetzung
Die patientenindividuelle Verblisterung kann einen wesentlichen Beitrag zu mehr Therapiesicherheit und Effizienz im Gesundheitswesen leisten – vorausgesetzt, die ärztlichen Bedenken werden ernst genommen und strukturiert adressiert. Entscheidend ist eine offene Kommunikation und ein abgestimmtes Miteinander zwischen Arztpraxis, Apotheke und Pflege.
Denn: Es sind nicht die Blister selbst, die Hürden schaffen – sondern fehlende Prozesse, die ihren Einsatz flexibel und intelligent machen. Wer diese Lücke schließt, schafft eine echte Win-Win-Situation für alle Beteiligten – vor allem für die Patienten.
Fakten auf einen Blick
- Kurzfristige Medikationsänderungen sind heute problemlos möglich, wenn Apotheken über schnelle Prozesse und digitale Software verfügen – ohne Mehraufwand für die Arztpraxis.
- Probleme mit halben Tabletten lassen sich durch Präparatewechsel oder flexible Blisterlösungen lösen, wenn ärztliche Rücksprache und wirtschaftliche Aspekte berücksichtigt werden.
- Patientenindividuelle Verblisterung reduziert insgesamt die Medikamentenverschwendung, da exakt nach Bedarf verblistert wird – ideal auch bei instabiler Therapie.
- Ein strukturierter, digitaler Medikationsplan schafft Transparenz bei verblisterten und zugestellten Medikamenten und unterstützt Pflegekräfte, Arzt und Apotheke bei der sicheren Arzneimitteltherapie.